(1)緊張性気胸に対するニードル減圧における危害を加えるリスク
(2)重症成人の気管挿管におけるビデオ喉頭鏡と直接喉頭鏡の比較
Journal of Emergency Medical Services 2023/9/1掲載
(1) 緊張性気胸に対するニードル減圧における危害を加えるリスク
Thompson P, Ciaraglia A, Handspiker E, et al.J Spec Oper Med 2023;23(2):9-12.
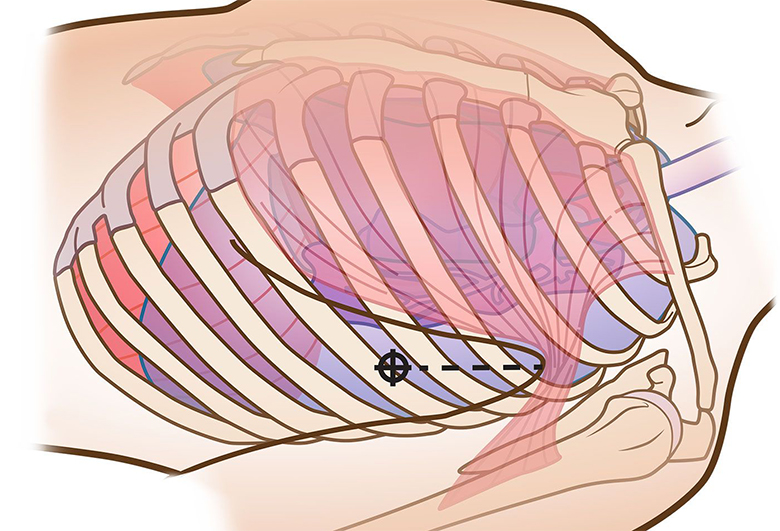
米軍のTCCC(Tactical Combat Casualty Care)と民間版のTECC(Tactical Emergency Casualty Care)ガイドラインは、予防可能な死亡の3大原因の早期発見と治療を強調している。予防可能な死因の第一位は依然として制御不能の出血であり、次いで気道閉塞、緊張性気胸の順である。緊張性気胸の場合、医療者は、一般に針減圧術(NDC=Needle Decompression)と呼ばれる針胸腔穿刺で、影響を受けた胸膜腔を減圧するように指導される。この手技に選択される針は、長さ83mmの10ゲージまたは14ゲージのカテーテルである。
最近、TCCCでは、NDCを行う場所として、鎖骨正中線の第2肋間に加え、前腋窩線の第4または第5肋間を推奨している。TCCCでは、胸膜腔内の空気を逃がし、緊張性気胸を減圧するために、針をハブ(針の付け根)まで挿入し、5~10秒間そのままにするよう指導している。前腋窩線の第4、第5肋間は、胸部を覆うボディーアーマー(防弾ベスト)を着用している傷病者にアクセスしやすいように、またその部位の胸筋量が少ないことを考慮して選択された。
本論文の著者らは、左前腋窩線の第4または第5肋間にハブまで挿入された83mmの針が、傷病者の心膜に到達し損傷する確率を調査した。このレトロスペクティブ研究は、米国外科学会が認証したレベル1の成人外傷センター2施設で実施された。これら2施設の外傷登録から、2012年1月1日から2016年1月1日の間に外傷を経験した、ボディマス指数(BMI)が30以下の成人傷病者(18~40歳)の胸部CTスキャンを検索した。胸腔内腫瘤または病変のあった傷病者はサンプル群から除外した。各施設で、1人の外科医がCTスキャンを調査した。各外科医が同じ方法でデータを収集したことを確認するため、独立した3人目の外科医がプロセスを調査した。外科医は鎖骨正中線の第2肋間と前腋窩線第5肋間の胸壁厚を測定した。
最初のサンプル群は、最終的な研究グループに含めるために各施設から無作為に100人の傷病者を抽出した。傷病者の年齢中央値は27歳であった。BMI中央値は23.8であった。男性傷病者は研究群の69.5%を占めた。鎖骨正中線の第2肋間の平均胸壁厚は38mm、前腋窩線第5肋間の平均胸壁厚は30mmであった。前腋窩線第5肋間の皮膚から心膜までの距離の中央値は66mmであった。
この研究では、83mmの針が前腋窩線第5肋間の左胸に挿入され、”ハブまで突き刺した”場合、心膜損傷の可能性が示された。著者らはまた、TCCCが推奨する5~10秒間針を刺したままにしておくと、針の鋭利な金属先端と心膜が擦れて、心臓損傷の可能性が高まるのではないかという懸念を表明した。さらに、プラスチック製カテーテルだけを留置したまま針を早く抜くことで、挿入後に針内に組織栓が残り、胸膜腔からの空気の排出が阻害される可能性を低減できる可能性があることが指摘された。
著者らは、研究の限界をいくつか挙げている。この研究は民間人のデータを用いて行われた。軍の研究は、もっぱら軍の集団の身体的状態に基づいている。両施設におけるCTスキャンの手順は似ていたが、結果はわずかに異なる可能性がある。また、本研究は多施設共同研究であるが、本質的にレトロスペクティブであり、200人の傷病者しか含まれていないことにも留意すべきである。
すべての病院前救護者は、生命を脅かす損傷を特定し、処置をする必要がある。緊張性気胸は依然として予防可能な死因であり、針による減圧は病院前治療の選択肢として認められている。減圧針を常にハブまで刺入するという推奨は、この研究結果を踏まえて再検討されるべきである。現場医療者がNDCを行う際に臓器損傷を防ぐための選択肢としては、針が胸膜腔に到達したことを示す他の指標(減圧針を取り付けた生理食塩水で満たされたシリンジ内の気泡、または針を挿入する際の空気が抜ける音)を見たり聞いたりすることが挙げられる。医療従事者は、やみくもに83mmの針を傷病者の胸壁に「突き刺す」のではなく、傷病者の体格を見て、重要な臓器を損傷する危険性について合理的に検討するべきである。
(2)重症成人の気管挿管におけるビデオ喉頭鏡と直接喉頭鏡の比較
Prekker ME, Driver BE, Trent SA, et al. N Engl J Med.2023; 389(5):418-429
気管内挿管は救急部や集中治療室で最もよく行われる手技の一つである。最初の挿管で気管挿管に失敗することは、救急部や集中治療室での挿管失敗の20~30%にみられ、生命を脅かす合併症のリスク上昇に関連している。
Direct versus Video Laryngoscope試験は、成人の気管挿管においてビデオ喉頭鏡の使用を直接喉頭鏡と比較した多施設共同・非盲検・無作為化試験である。この試験には、全米の11の医療センターの7つの救急治療室と10のICUを含む17の施設が参加した。対象は18歳以上の成人のみであった。気管内チューブの留置を確認するために、波形カプノグラフィまたは比色式呼気終末炭酸ガス検出が用いられた。挿管後2分以内の重度の合併症は追跡され、重度の低酸素血症(飽和度80%未満)、重度の低血圧(収縮期血圧65mmHg未満)、昇圧剤の新規使用または使用の増加、心停止、死亡が含まれた。 気管挿管の91.5%は救急科研修医または救命救急医が行った。彼らは平均50回の挿管経験があった。
重篤な合併症を伴わない初回挿管成功率は、ビデオ喉頭鏡群で69%、直接喉頭鏡群で59%であった。声帯の視野が不十分であったために初回挿管に失敗した症例は、ビデオ挿管群で4%、直接挿管群で17%であった。挿管成功率はビデオ群で494例中425例(86%)、直接群で506例中365例(72%)であった。これらの結果は統計的に有意であった(p<0.001)。
この研究にはいくつかの限界がある。臨床医の97%が挿管経験250件未満であったため、この結果は経験豊富な臨床医には当てはまらない可能性がある。
この臨床試験は、救急部および集中治療室における重症成人の挿管において、直接喉頭鏡よりもビデオ喉頭鏡の方が優れていることを示している。この結果がプレホスピタル環境でも適用できるかどうかについては、さらなる研究が必要である。直感的には、プレホスピタル環境での挿管は、通常、病院での挿管よりもはるかに困難な状況であるため、ビデオ喉頭鏡の使用が有益であると考えられる。